- ثبت شده توسط دکتر محمد رضا ضیغمی
- -
- در تاریخ 1398/05/07

بیماری پیرونی
مقدمه
قدیم ها به آن induratopenis plastic گفته میشد اما بعدها به علت اینکه پیرونی،درمان و تعریف بیماری را مطرح نمود، به آن پیرونی گفته می شود.
اخیرا بعنوان اختلالات ترمیم شونده زخم تونیکا آلبا شناخته شده که باعث اسکار احتمالا بعد از یک آسیب به پنیس که پاسخ ترمیم زخم غیر نرمال را فعال میکند،میشود
اپیدمیولوژی(همه گیرشناسی) و نشانه های بالینی بیماری پیرونی
تقریبا 1درصد مردان سفیدپوست را درگیر میکند.
بیشتر در مردان 60-40 ساله رخ میدهد اما در مردان جوانتر نیز گاهی دیده می شود
توزیع سنی در سیاه پوستان به وضوح کمتر است و اغلب با دیابت ملیتوس(قندی) و اختلال نعوظی مرتبط است.
این بیماری با بیماری های بافت همبند مرتبط الاستیک مرتبط است:
کوتاهی آپونروز کف دست(dupuytrens contracture) در 30درصد موارد با بیماری پیرونی مرتبط است. 15درصد از بیماران پیرونی،سیکاتریزاسیون و تشکیل کلوئید بیشتری بروز میدهند.
بیماری های مرتبط دیگر شامل فیبروماتوز کف دست (سفت وسخت شدن بافت کف دست) بعنوان کانترکچر فاسیای کف دست(سفت وضخیم شدن فاسیای کف دست).
و تیمپانواسکروز(تیمپانواسکروز یکی از عوارض اوتيت مياني مزمن بوده که در آن هيالن و رسوبات کلسيفيه در داخل پرده تمپان(صماخ) و زير مخاط گوش مياني تجمع مي يابند) بعنوان یک بیماری ulotic پرده گوش میباشد.
اگر پیرونی با فیبروماتوزهای دیگر همراه باشد، شانس رخداد درون فامیلی بیشترمیشود.
این بیماری یک افزایش شیوع در بیماری های متابولیک مثل دیابت ملیتوس،هیپراوریسمی (بالا بودن اسیداوریک خون) وافزایش فشار خون دارند.
بیماری پیرونی بصورت تیپیک سیر خود را در مراحل و فاز های مختلف طی میکند:
مرحله اول:
ابتدا التهاب غالب است که با درد آلت در 70-50درصدموارد همراه است.این درد زمان استراحت و یا در زمان نزدیکی رخ میدهد و نشانه ی فاز فعال بیماری است.
وجود درد در استراحت نادر است و بعنوان نشانه ی فایند فعال التهابی تلقی میشود که بعد از مرحله اولیه، درد حالت استراحت قطع میشود.
درد حالت نعوظ شیوع بیشتری دارد(70-30%) اما در موارد نادری باعث ناتوانی در نزدیکی میشود.
این نشانه ها میتواند با ترومبوز ورید سطحی هلالی شکل یا عمقی همراه باشد.
در معاینه،مرحله التهابی با احساس مقاومت ظریف قابل لمس مشخص میشود و در سونوگرافی میتوان یک ناحیه هایپودنس تیپیک در سپتوم یا در تونیکا در خلف آلت پیدا کرد.
مرحله دوم:
این مرحله فیبروز(فساد الیاف،سخت شدن بافت همبند) دارد که پلاک های بافت همبند تشکیل میشود(اکثرا در ناحیه سپتوم و بیشتر در سمت خلفی و ندرتا در سمت قدامی اجسام خارجی).
تقریبا 80 درصدبیماران فقط یک پلاک دارند.
اما 7% دو پلاک و 4% بیشتر پلاک دارند.
تغییر ماهیت تونیکا آلبوژینه (غلاف صفاقی دولایه آلت) باعث ایجاد الاستیسیته کمترو چسبندگی های رشته ای بدن آلت میشود.
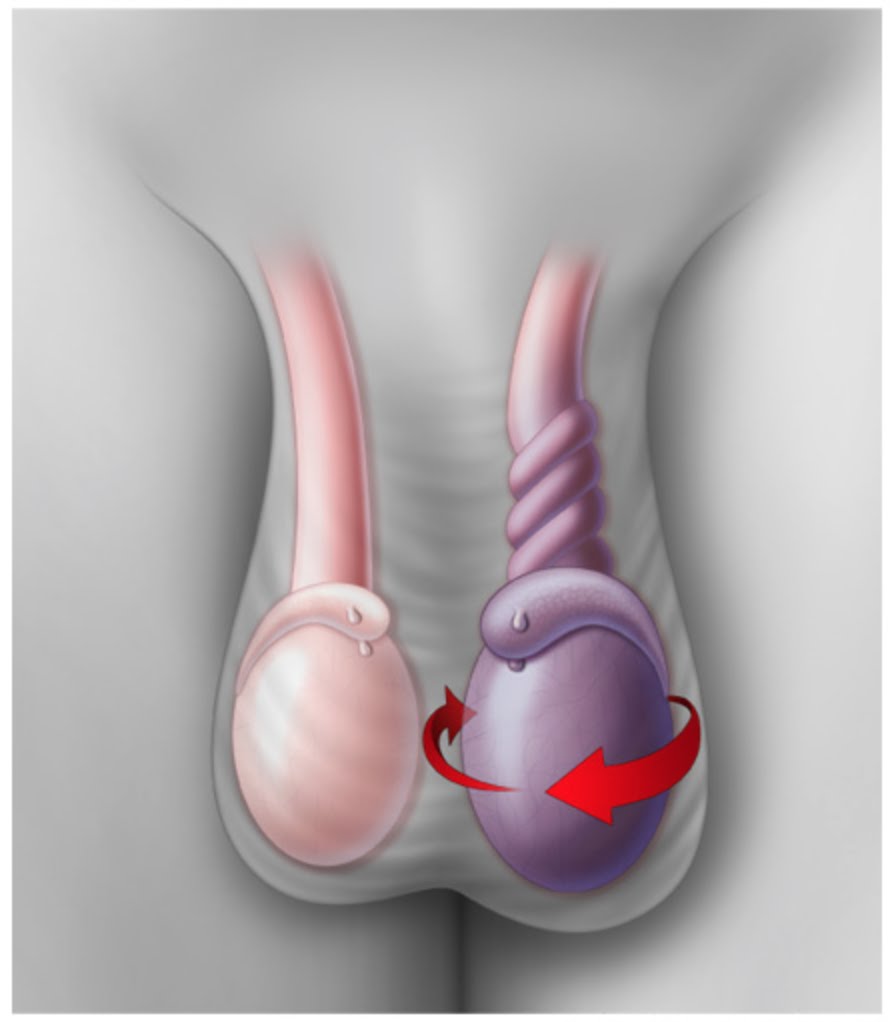
در حالت نعوظ کم و بیش انحراف آلت ایجاد میشود.
در حالت شدیدتر بیماری،آنومالی(انحراف غیر عادی) خای پیچشی به شکل ساعت شنیدر افراد با سفتی دوطرفه ایجاد میشود.
کلسیفیکاسیون پلاک در حدود 18درصد رخ میدهد(بیشتر در حالت مزمن).
انحراف آلت 80درصد در سمت خلفی ایجاد میشود چون اکثر پلاک ها در قسمت بالایی سپتوم ایجاد میشود و سپس به خلف گسترش میابند.
متوسط زاویه انحراف در زمان نعوظ 40 درجه با دامنه 135-20درجه است.
ایجاد درد در طول نزدیکی در همسر میتواند مشکل ساز باشد.
ذکر دقیق زاویه ای از کجی که مانع نزدیکی میشود، ممکن نیست.
بروز محل های ایجاد پلاک از پایه به سمت نوک آلت افزایش میابد:
25.5درصد در ریشه آلت،35.5درصد در قسمت میانی،39.4درصد در یک سوم انتهایی بدنه در سمت خلفی آلت
ابعاد پلاک متغیر است.اغلب طولی بین 3-1.5سانتی متر دارد.
پلاک های کوچکتر در 18درصد و پلاک های بزرگتر در 16 درصد بیماران دیده میشود.
30-50 درصد موارد با آسیب جدی به جریان خون شریانی و اختلال نعوظی همراه است.
از بیماران با اختلال نعوظی،56 درصد اختلال انسداد وریدی دارند که واضحا با پلاک ارتباط دارد.
سیر پیشرفت بیماری در افراد متغیر است.در برخی پیشرفت قوی تر و شدیدتر سیر بیماری هست و در 39-13درصد موارد پسرفت خود بخودی کامل گزارش شده.
در افراد جوان با نشانه های کوتاه مدت و نیز پلاک های کوپک و کاملا نرم،میتواند سیر بهتری داشته باشد.
کلسیفیکاسیون پلاک ها،یک فاکتور نامطلوب برای پسرفت خودبخودی است.
استخوانی شدن نسی دیواره یا خلف آلت در موارد نادر رخ میدهد اما تغییرات بدخیمی تا کنون گزارش نشده.
پاتوفیزیولوژی
مطالعات مختلفی در زمینه ی یافت اتیولوژی(سبب شناسی) و پاتوژنز(بیماری زایی) این بیماری انجام شده که بر اساس وضعیت فعلی علم،فرض میشود که التهاب تونیکا آلبوژینه در مراحل اولیه رخ میدهد.
تکثیر فیبروبلاستی بواسطه ماست سل،در فاز التهابی رخ میدهد.این تغییر در بافت کلاژنی،باعث شروع یک فرایند میشود که با افزایش تشکیل کلاژن نوع 3 همراه است.
تشخیص
پایه اصلی بررسی تشخیصی اولیه:شرح حال، معاینه فیزیکی، سونوگرافی آلت
راه های تشخیصی کامل تر:XRayبافت نرم آلت، سونوگرافی داپلر و داپلکس با کمک دارو،کاورنوزوگرافی، کاورنوزومتری،CT و MRI
کاربرد:اثبات محل دقیق و ابعاد خطی پلاک ها و تشخیص اختلال نعوظی
خود بیمار نیز باید عکس از آلت خود در 3جهت بگیرد
شرح حال
نشانه های اصلی: پلاک ها، انحراف، درد و اختلال نعوظ
تمرکز روی سوالات مربوط به بیماری: سفتی، انحراف و درد ناحیه آلت و سوالاتی درباره ی فعالیت جنسی و احساس آن، شدت نشانه ها و اینکه در چه شرایطی رخ میدهد
شایعترین علت مراجعه، پلاک است.
بیمار ذکر میکند که ماه ها یا سال هاست که شاهد افزایش سختی یا استخوانی شدن در ناحیه ی جسم غاری آلت هست.
اغلب پلاک در خلف جسم غاری تشکیل میشود. انحراف خلفی بدنه آلت در 90-80 درصد موارد، درد همراه در طول استراحت یا نزدیکی در 70-50درصد و اختلال نعوظی همراه در 70-30درصد موارد دیده میشود.
برای یافت پاتوژنز، پرسش از هرگونه ترومای قبلی ناحیه تناسلی، فعالیت جنسی غیرمعمول(میکروتروما به تونیکا آلبوژینه) و هرگونه درمان خودتزریقی داخل جسم غاری قبلی مهم است.
انحراف مادرزادی آلت نیز از تشخیص افتراقی ها است.
سایر سوالات: بیماری تناسلی(سیفلیس،سوزاک)، سایر عفونت های نتاسلی، مسمومیت دارویی، علل ژنتیکی، اختلالات متابولیک(DM، هیپراوریسمی، افزایش فشار خون).
معاینه فیزیکی
لمس آلت در حالت غیر نعوظ ولی کشیده شده توسط پزشک انجام میشود که باید تعداد، محل و ابعاد پلاک ها در اندازه طولی و عرضی مشخص شود.
وسعت انحراف، زاویه ی آن،مشخصات محور انحراف(چرخش، محدودیت) باید برای آلت نعوظ یافته مشخص شود.
معاینه اندام تناسلی خارجی، کف دست ها و پاها برای فیبروماتوز همراه معاینه شود.
ابزار های تشخیصی
خودعکس نگاری براساس kelami
سونوگرافی
عکس رادیولوژی آلت(تکنیک بافت نرم)
تست خود تزریقی درون غاری
سونو داپلر دینامیک
سونو داپلکس دینامیک
کاورنوزومی دینامیک، کاورنوزوگرافی
MRI
درمان
درمان محافظه کارانه:
نشانه اصلی بیماری: دردآلت، تشکیل پلاک و انحراف آلت
بیمار ممکن است حین نزدیکی مشکل داشته باشد.
یک نگرش درمانی مناسب، باید پلاک را بعنوان علت نشانه ها حذف کند و وقتی که شرایط آناتومیک نرمال ایجاد شد، نشانه ها از بین بروند.
اما چون اتیوپاتولوژی بیماری روشن نشد، درمان مناسب وجود ندارد.
یک نکته مهم، سیرطبیعی خود یبماری است که ناهمگون و غیر قابل پیشبینی است.
درمان خوراکی:
|
|
دارو درمانی خوراکی |
|
|
تاثیر در مطالعه پلاسبویی دوسوکور |
مکانیسم فعالیت احتمالی |
ماده |
|
بلی |
ضدفیبروزی،فعال کردن جذب اکسیژن،فعال کردن منوآمینواکسیداز،کاهش غلظت سروتونین |
پتاسیم پاراآمینوبنزوات (potaba) |
|
خیر |
ضدالتهاب،غیر فعال کردن رادیکال آزاد |
ویتامین E |
|
بلی |
؟ |
پروپولئوم(propoleum) |
|
خیر |
ضدفیبروزی،واسطه برای تولید TGF-B |
تاموکسیفن |
|
مطالعه ای صورت نگرفته |
آنتی پرولیفراتیو،کاهش ساخت کلاژن،افزایش فعالیت اکسیژناز،مهار چسبیدن و حرکت لکوسیت |
کلشی سین |
درمان تزریق داخل ضایع ای:
|
|
درمان تزریق داخل ضایعه ای |
|
|
تاثیر در مطالعه پلاسبویی دو سو کور |
مکانیسم اثر احتمالی |
ماده |
|
خیر |
بلاک کانال کلسیم،مهار تولید کلاژن،فعال کردن کلاژناز،مهار ساخت و ترشح فیبرونکتین |
وراپامیل |
|
بلی(فقط یک سویه کور) |
مهار تکثیر فیبروبلاست، مهار تولید کلاژن، فعال کردن تولید کلاژناز |
اینترفرون آلفا |
|
بلی |
آنزیمی |
کلاژناز |
|
مطالعه صورت نگرفته |
غیرفعال کردن رادیکال آزاد |
دیس موتاز سوپراکسیداز |
|
خیر(فقط مطالعه یک سویه کور) |
ضدالتهاب،کاهش ساخت کلاژن |
بتامتازون |
Iontophoresis
|
نتایج |
مدت پیگیری |
طراحی مطالعه |
مواد |
بیماران(تعداد) |
|
کاهش اندازه پلاک40% و انحراف 53% کاهش درد 66% افزایش عملکرد جنسی 26% |
5ماه |
باز |
4میلی گرم گزامتازون 10میلی گرم وراپامیل |
15(54) |
|
کاهش اندازه پلاک 53% |
؟ |
باز |
بیماران دارای درد : 8mg اگزامتازون،40mg میرکایین بیماران بدون درد: 8mg اگزامتازون،5mg وراپامیل |
100(55) |
|
دارو بصورت چشمگیر بهتر از پلاسبو کاهش اندازه پلاک79% کاهش درد 100% کاهش انحراف 62% افزایش فالیت بیش از 80% |
6ماه |
دوسوکور پلاسبویی متقاطع نسبی |
8mg ارگوتین 8mg دگزامتازون 120mgلیدوکایین |
40(53) |
|
کاهش اندازه پلاک 90% کاهش درد 100% کاهش انحراف 88% افزایش عملکرد جنسی بیش از 80% |
6ماه |
باز |
10mgوراپامیل 8میلی گرم دگزامتازون |
50(53) |
نتیجه گیری:هیچ درمان دارویی مناسبی برای بهبود PD وجود ندارد.
نتایج مثبت مطالعات باز باید خیلی منتقدانه ارزیابی شوند.
درمان با امواج شوکی برون اندامی(ESWL)
درمان جراحی
اولین بار این بیماری در سال ۱۷۴۳ تشریح شد اما انجام جراحی آن از دهه ی ۱۹۶۰ تا ۱۹۷۰ گسترش قابل توجه یافت.
اثبات اندیکاسیون جراحی:
به علت مشکلات و عوارض احتمالی مهم، اندیکاسیون جراحی باید در هر فرد با دقت بالا انجام شود.
انجام جراحی فقط با دلایل زیر باید صورت گیرد:
1.انحرافی که واضحا به ورود آلت به واژت صدمه میزند یا فعالیت جنسی را کاملا غیر ممکن ساخته است.
2.بیماران درد قابل توجه را در زمان نعوظ یا در طول نزدیکی تجربه کنند.
3.اختلال نعوظی بیماران نتوانند با درمان دارویی(مثل سیلدنافیل یا درمان خود تزریقی داخل غاری) بطور موفق درمان شود(مثل اختلال انسدادی وریدی)
انجام جراحی در ۶ ماه اول بعد از تظاهر اولین نشانه های بیماری انجام شود.سیر بیماری فرد به فرد متفاوت است
گاهی در برهه ای از بیماری،انحراف آلت طی چند ماه خود بخود پسرفت میکند و نیازی به درمان جراحی نیست.
اگر درمان محافظه کارانه کمتر موثر باشد،زمان جراحی باید کوتاه تر شود(کمتر از ۶ماه)
برای دلایل روانی بهتر است اول یه درمان خوراکی شروع شود(پوتابا) و بیمار را تحت نظر قرار داد، زیرا عوارض جانبی کمی دارد و گاهی نشانه ها بهبود میابند و گاهی هم بیمار تمایل دارد که ابتدا این کار انجام شود.
جراحی نباید در طول فاز فعال بیماری انجام شود(مثلا درد در زمان استراحت) زیرا ممکن است باعث ایجاد اسکار و انحراف جدید شود.
معاینات قبل از عمل
شرح حال بیماران: سابقه، مدت و سیر بیماری، کیفیت نعوظ، درد(زمان استراحت یا نعوظ با فعالیت جنسی)، درجه و جهت انحراف.
عکس از آلت نعوظ یافته(خلفی، قدامی و کناری) برای مستند بودن انحراف خیلی مفید هستند.
از بیمار باید مستقیما درباره ی نظر آنها در رابطه با کوتاه شدن احتمالی آلت در حالت نعوظ پرسید.
اندازه و محل پلاک روی آلت باید بخوبی در معاینه فیزیکی اثبات شود. سونوگرافی(با ترنسدیوسر بالا) برای تصویر برداری پلاک و مشخص کردن اندازه آن کاربرد دارد که کلسیفیکاسیون ممکن است واضحا در تصویربرداری مشخص شود.
تست خود تزریقی داخل غاری و سونو داپلکس رنگی عروق خونی آلت، برای مستند کردن کیفیت نعوظ و وضعیت عروق آلت توصیه می شود.
اگر اختلال انسدادی وریدی محتمل هست،کاورنوزوگرافی دارویی باید انجام شود.
سایر تکنیک ای تصویربرداری از دیدگاه درمانی مورد نیاز نیستند.
اطلاعات بیماران و مصاحبه
جراحی نه درمان برای رفع بیماری هست و نه اینکه شرایط نرمال قبل از بیماری را دوباره برمیگرداند.
برای همین باید به بیمار توضیح داده شود.
هدف جراحی(بهبود در انحراف، برگشت توانایی بیمار برای نزدیکی)باید تعریف و ثبت شود.
پروسیجر جراحی باید تشریح شود.
علت اینکه چرا روش های جراحی جایگزین برای موقعیت ویژه ی فرد کمتر مدنظر است باید تشریح شود.
عوارض جانبی و پیچیدگی های مربوط به جراحی و احتمال عود باید ذکر شود.
پروسیجر های جراحی:
1.چین انداختن به داخل(into plication)
2.برداشتن با لایه ی پوششی(incision and excision with covering)
3.کارگذاری پروتز آلتی
اهمیت رادیوتراپی برای درمان بیماری
-اندیکاسیون رادیوتراپی: پلاک مشخص دردناک با واکنش های التهابی موضعی ولی با توجه به بهبود خودبخود، زمان شروع رادیوتراپی مشخص نیست.در مراحل اولیه ی بیماری و بیماران جوانتر، پاسخ به درمان بهتر است.
-بهبود نشانه ها بعد از رادیوتراپی:
کاهش درد 98درصد، پسرفت انحراف آلت(کاهش 95درصد) و سفتی(کاهش 95درصد اندازه و نرم شدن پلاک).
با این حال،بهبودی کامل فقط در 5درصد دیده شده است.
-پیشرفت فعالیت جنسی بعد از رادیوتراپی:
ادامه اختلال جنسی در 10-15درصد
بهبود جنسی عمومی در 69-7درصد بیماران
کاهش اختلال نعوظی در 10درصد موارد.
-مقایسه ی پاسخ بعد از رادیوترای با سیر طبیعی بیماری:
اثر اغلب در عرض 4ماه نشان میدهد
معمولا تاثیر خوبی دارد بطوری که تخفیف نشانه ها در مقایسه با سیر خود بخودی بیماری واضحا سریعتر است.
عوارض مضر
اگر با دوز 30گری با پرتودهی معمولی باشد، عارضه اندک است.
التهاب ایزوله و موقت مجاری ادراری 0-80 درصد.
واکنش های پوستی(اریتمای گذرا 0-303درصد، هیپرپیگمنتیشن یا آتروفی) در دوز 40 گری یا یشتر ایجاد شد.
ایجاد بدخیمی گزارش نشده اما نمیشود احتمال آن را رد کرد.
- درباره نویسنده

دکتر محمد رضا ضیغمی
اینجانب فوق تخصص جراحی کلیه و مجاری ادراری هستم.
در این پورتال سعی بر آن دارم که برترین مطالب مرتبط با تخصص خود را جهت استفاده شما کاربران عزیز به صورت مقاله های آموزشی و صحبت های خودم به صورت فایل صوتی و کلیپ های آموزشی از صحبت های خودم قرار دهم.
صحبت کردن درباره بیماریهای دستگاه تناسلی مردان و زنان در جامعه ما به علت حجب و حیای فرهنگی حاکم آسان نیست، اما از طرفی نمیتوان بیماریهای مهم این ناحیه بدن را که هرگونه اختلال در آن اثر مهمی در کیفیت زندگی هر فرد میگذارد و ممکن است به ناباروری، نازائی و یا حتی مرگ منتهی شود، نادیده بگیریم.
در این وب سایت تلاش شده است تا بروز ترین مطالب در حوزه اورولوژی توسط اینجانب گردآوری شده و در معرض مطالعه شما کاربران گرامی قرار گیرد .
امید است این مطالب مفید واقع شوند.
.jpg)